肺炎支原体(mycoplasam pneumoniae,MP)是常见的儿童呼吸系统致病的病原体,而肺炎支原体肺炎(mycoplasam pneumoniae pneumonia, MPP)则是主要的临床表现形式,呈周期性流行(3~7年),在流行高峰期,比例可占儿童社区获得性肺炎50%,北方地区秋冬季节显著,学龄期儿童是高发人群[1]。2021年北方的秋冬季节MP一度呈爆发流行趋势,特别是难治性肺炎支原体肺炎(refractory mycoplasam pneumoniae pneumonia, RMPP)多发,规范应用大环内酯类抗菌药物治疗≥7d后,仍持续发热、咳嗽,肺部影像学呈进展势态,常规方案治疗效果不理想,病情迁延反复,进展为坏死性肺炎, 肺部解剖结构严重破坏,功能丧失, 严重影响患儿生活质量[2]。
目前,针对儿童RMPP国内外尚无具体统一的诊疗指南,许多临床医生无法早期正确识别RMPP,以致错失最佳治疗时机,导致病情的迁延或不愈,家庭经济负担重,医患矛盾突出。本文旨在探讨RMPP的早期预警指标,为临床早期识别RMPP提供参考依据。
1 资料与方法 1.1 一般资料本文回顾性分析自2021年6月至2022年7月在济宁市第一人民儿科呼吸病区住院确诊治疗的220例肺炎支原体肺炎患儿。依据RMPP或MPP患儿的诊断标准,参考《儿童肺炎支原体肺炎诊治的专家共识(2015年版)》[3],分为普通支原体肺炎组(MPP组,120例)和难治性肺炎支原体肺炎组(RMPP组,100例),纳入标准:1)MPP诊断标准:患儿血清MP-IgM阳性(≥1∶160)和肺泡灌洗液或鼻咽拭子MP-RNA(+);2)RMPP诊断标准:MPP患儿规范应用大环内酯类抗菌药物治疗≥7d后,仍持续发热、咳嗽,肺部影像学呈进展势态,科室治疗小组讨论诊断为RMPP[4-6]。排除标准:1)患基础性疾病的患儿:先天性支气管心肺发育畸形、自身免疫、肿瘤性疾病、遗传代谢病等;2)早产支气管肺发育不良病史、肺部重症感染史遗留后遗症;3)院外糖皮质激素或其他免疫抑制剂者使用者。经济宁市第一人民医院医学伦理委员会同意批准(2023伦审研第(049)号),豁免患儿监护人均知情同意,纳入研究的指标数据匿名报道。
1.2 方法通过东华电子病历系统统计入院24h内的实验室检查结果,包括MP-IgM抗体、血常规的白细胞计数、中性粒细胞百分比、血小板计数、C-反应蛋白(CRP)、D-二聚体、血清乳酸脱氢酶、淋巴细胞亚群。
1.3 统计学方法应用SPSS26.0统计学软件分析,非正态分布计量资料用中位数(四分位数)M(Q1,Q3)表示,两组间比较采用独立样本的Mann-Whitney U检验;计数资料用率表示,采用Pearson χ2检验或连续校正的χ2检验或Fisher确切概率法,以双侧P<0.05为差异有统计学意义。通过组间比较,找出差异有统计学意义的指标,再进行logistic逐步回归分析,得出RMPP的独立预测指标,然后在Graphpad Prism软件中绘制其受试者工作特征曲线(ROC),曲线下的面积(area under curve, AUC)反映其诊断准确性大小。
2 结果 2.1 一般资料两组患儿年龄、性别、入院前热程的差异均无统计学意义(P>0.05)。见表 1。
| 表 1 两组患儿一般临床资料的比较 |
RMPP组血小板计数(PLT)、C-反应蛋白、乳酸脱氢酶(LDH)、血浆D-二聚体水平均高于MPP组,而T淋巴细胞CD4+/CD8+比值低于MPP组,且差异均有统计学意义(P<0.05),两组患儿的WBC计数、中性粒细胞百分比(NEUT%)的比较,差异无统计学意义(P>0.05)。见表 2。
| 表 2 两组患儿入院24h实验室检查指标比较[M(Q1,Q3)] |
将两组有统计学意义观察指标,即血小板、C-反应蛋白、血清乳酸脱氢酶(lactate dehydrogenase,LDH)、血浆D-二聚体、T淋巴细胞CD4+/CD8+比值,纳入logistic逐步回归分析,结果显示C-反应蛋白是儿童患RMPP的独立预测指标。见表 3。
| 表 3 难治性肺炎支原体肺炎的预测指标的logistic逐步回归分析 |
C-反应蛋白(CRP)、血浆D-二聚体、CRP+D-二聚体联合、CD4+/CD8+比值AUC分别为0.8764、0.9049、0.9013、0.8721,故CRP、CD4+/CD8+诊断的正确性中等,血浆D-二聚体、D-二聚体+CRP联合诊断的正确性高较高,CRP、D-二聚体的联合诊断约登指数最高(0.638),真实性最好,临床吻合度高。见图 1,表 4。
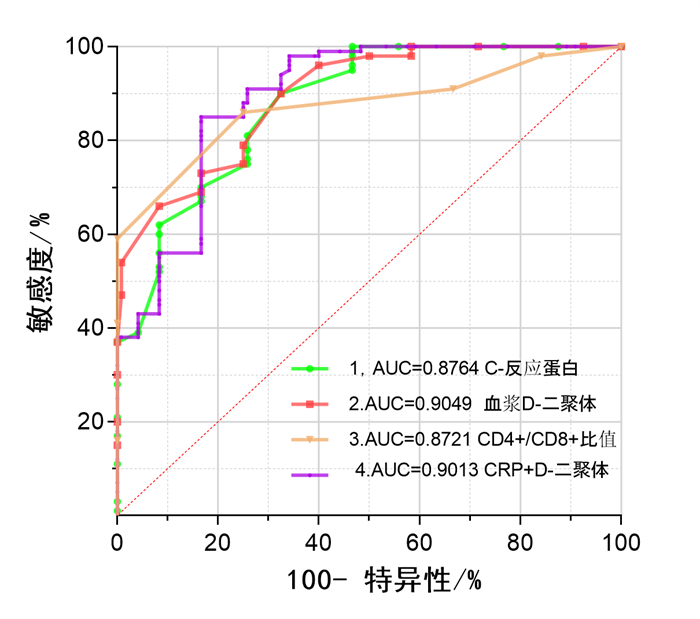
|
图 1 RMPP独立的早期预测指标的ROC曲线分析 |
| 表 4 RMPP的早期预测指标的ROC曲线分析 |
目前RMPP具体发病机制尚不明确,推测可能与致病病原体耐药和宿主过强的免疫反应有关[7]。RMPP若早期未被识别、及时合理的治疗,极易演变为坏死性肺炎,继发混合感染,进展期并发胸腔积液、积气、呼吸窘迫、脓毒症休克、肺栓塞等,重症病例可并发中枢神经系统病变、免疫性溶血贫血、斯-琼综合征(Steven-Johnone syndrome)等自身免疫性疾病,危及患儿生命,后期遗留闭塞性支气管炎、支气管扩张、间质性肺病等,活动耐受力差,严重影响患儿的生活质量[2, 7]。所以早期识别RMPP及时调整方案干预治疗显得尤为重要。
本研究结果显示,RMPP组与MPP组相比较,PLT、LDH、CRP、D-二聚体、CD4+/CD8+比值水平的差异有统计学意义,一定程度上均可预测RMPP发生的可能,本文结果显示CRP≥52.5mg/L、D-二聚体≥2750ng/ml、CD4+/CD8+比值≤1.375,是MPP发展为RMPP的危险截断点;但WBC计数、中性粒细胞百分比(NEUT%)无差异,分析可能与普通支原体肺炎的外周白细胞(WBC)计数多正常,重症或难治患儿的WBC计数可>10×109/L或<4×109/L有关[3, 8]。
LDH是细胞内的一种糖酵解酶,分布于各个重要脏器,当病原微生物侵入时,引发机体免疫反应和级联炎症反应,细胞稳态环境遭到破坏,细胞溶解或细胞膜破坏,LDH会释放到细胞外,引起血清中LDH的升高,故其可作为早期判断疾病严重程度的指标。Zheng等[9]报道LDH是RMPP发生的一个独立预测因素,与RMPP发生的关联强度呈非线性的剂量-反应关系;糖皮质激素能有效抑制过强的免疫反应,减轻病原体对机体损害,肺炎支原体肺炎诊疗的专家共识[1]推荐LDH作为全身糖皮质激素治疗的参考依据,同时Zhu等[10]当CRP≥44.45mg/L, LDH≥590IU/L, 肺实变等是早期应用糖皮质激素的指标。本研究结果显示,两组LDH差异有统计学意义,但不是独立预测指标,说明该指标的作用可能包含在已选入的独立预测指标中;同样,样本量、人群地域属性的限制可能也是重要的原因。
血清C-反应蛋白属于非特异性炎症指标,由肝脏细胞合成分泌,可短期内迅速升高,呈数倍或数百倍的增加,病情缓解时表达水平下降或正常,因此,可以作为病情严重程度的评估指标,据报道RMPP或重症MPP患儿明显增多[3]。文俊等[11]研究发现CRP是MPP发展为RMPP的独立危险因素,ROC曲线截断值43.08mg/L。本研结论与其一致,cut off值偏高(52.5mg/L)原因可能与选取病例的季节地域有关,尤其是北方秋冬季节支原体肺炎爆发流行,难治、重症病例居多。
当MP致病时,分泌产生的脂聚糖或形成的抗原抗体的免疫复合物激活外源性的凝血机制,与此同时级联的炎症反应损伤血管内皮,内源性凝血机制也被激活,机体处于高凝状态,纤溶系统激活,血清D-二聚体明显增高,局部可形成微小血管血栓,故D-二聚体与感染的炎症反应密切相关,可以用来监测炎症严重程度的指标[12]。Zheng等[13]也报道,D-二聚体水平与儿童MPP的严重程度呈正相关。Huang等[14]报道, RMPP患儿血清D-二聚体水平显著升高,提示机体内存在过度炎症反应和血管内皮损伤,可以作为RMPP和其并发症发生几率的预测指标,与本研究结果一致。本研究显示作为RMPP独立预测指标,其ROC曲线下面积、与支气管镜下表现吻合的kappa值均最好,具有较高诊断准确性。
Zhan等[15]报道RMPP不单是耐药基因决定的,是多种因素的结果。Lv等[16]报道难治或重症MP感染患者CD4+细胞是低表达的,而CD8+细胞高表达,活化的T细胞释放一系列炎症因子,如IL-6、IL-8等,细胞因子的级联反应会引发多器官或多系统损害,与肺炎的严重程度呈相关性,推荐阿奇霉素联合甲泼尼龙是治疗RMPP有效方案。Tsai等[17]报道RMPP是宿主对病原体过度的免疫反应,激素是下调过度免疫反应的重要调节剂。与之相呼应,Huang等[14]报道早期全身免疫调节剂(合适剂量的皮质类固醇和/或高剂量静脉注射免疫球蛋白)可以阻止支原体肺炎的快速进展,还可诱导肺炎病变部位的快速恢复。综上所述,免疫机制在RMPP发病过程中起着更为重要的作用。本研究结果显示RMPP组患儿T淋巴细胞CD4+/CD8+比值低于MPP组,其差异均有统计学意义,logistic回归分析示其为RMPP的独立预测指标,ROC曲线显示诊断准确性中等,分析可能与样本量少,或CD4+/CD8+值的指标双向变化,指标稳定性欠佳有关,有待于免疫检测技术的进步,寻找稳定的预测指标。
综上所述,C-反应蛋白、D-二聚体、CD4+/CD8+比值3项指标可以作为早期预测MPP患儿发展为RMPP的预警指标,其中D-二聚体诊断价值最大,联合C-反应蛋白的诊断的准确性更高,有助于早期正确识别RMPP病例,及时调整治疗方案,提高RMPP的治愈率,减少并发症和后遗症, 提高患儿的生活质量。
利益冲突:所有作者均申明不存在利益冲突。
| [1] |
孟晨, 吴福玲, 宁君, 等. 山东省肺炎支原体肺炎住院患儿横断面研究[J]. 中华实用儿科临床杂志, 2022, 37(16): 1245-1251. DOI:10.3760/cma.j.cn101070-20220107-00027 |
| [2] |
刘帅帅, 马静, 张忠晓, 等. 儿童肺炎支原体坏死性肺炎的早期预测指标[J]. 中华实用儿科临床杂志, 2021, 36(8): 601-604. DOI:10.3760/cma.j.cn101070-20191231-01327 |
| [3] |
中华医学会儿科学分会呼吸学组, 《中华实用儿科临床杂志》编辑委员会. 儿童肺炎支原体肺炎诊治专家共识(2015年版)[J]. 中华实用儿科临床杂志, 2015, 30(17): 1304-1308. DOI:10.3760/cma.j.issn.2095-428X.2015.17.006 |
| [4] |
国家卫生健康委员会人才交流服务中心儿科呼吸内镜诊疗技术专家组, 中国医师协会儿科医师分会内镜专业委员会, 中国医师协会内镜医师分会儿科呼吸内镜专业委员会, 等. 中国儿科可弯曲支气管镜术指南(2018年版)[J]. 中华实用儿科临床杂志, 2018, 33(13): 983-989. DOI:10.3760/cma.j.issn.2095-428X.2018.13.006 |
| [5] |
国家卫生健康委员会人才交流服务中心儿科呼吸内镜诊疗技术项目专家组, 中国医师协会儿科医师分会内镜专业委员会, 中国医师协会内镜医师分会儿科呼吸内镜专业委员会, 等. 中国儿童难治性肺炎呼吸内镜介入诊疗专家共识[J]. 中国实用儿科杂志, 2019, 34(6): 449-457. DOI:10.19538/j.ek2019060601 |
| [6] |
孟晨. 重症支原体肺炎的支气管镜下表现和治疗[J]. 中华儿科杂志, 2010, 48(12): 954-956. DOI:10.3760/cma.j.issn.0578-1310.2010.12.017 |
| [7] |
Jiang Z, Li S, Zhu C, et al. Mycoplasma pneumoniae infections: pathogenesis and vaccine development[J]. Pathogens, 2021, 10(2): 119. DOI:10.3390/pathogens10020119 |
| [8] |
中华人民共和国国家健康委员会, 国家中医药局. 儿童社区获得性肺炎诊疗规范(2019年版)[J]. 中华临床感染病杂志, 2019, 12(1): 6-13. DOI:10.3760/cma.j.issn.1674-2397.2019.01.002 |
| [9] |
Zheng XX, Lin JL, Dai JH. Value of lactate dehydrogenase in predicting refractory mycoplasma pneumoniae pneumonia in children: an evaluation based on decision curve analysis and dose-response analysis[J]. Zhongguo Dang Dai Er Ke Za Zhi, 2020, 22(2): 112-117. DOI:10.7499/j.issn.1008-8830.2020.02.006 |
| [10] |
Zhu Z, Zhang T, Guo W, et al. Clinical characteristics of refractory mycoplasma pneumoniae pneumonia in children treated with glucocorticoid pulse therapy[J]. BMC Infect Dis, 2021, 21(1): 126. DOI:10.1186/s12879-021-05830-4 |
| [11] |
文俊, 苏宇飞, 陈建梅, 等. 炎性指标对难治性肺炎支原体肺炎的早期预测研究[J]. 中华妇幼临床医学杂志(电子版), 2021, 17(2): 207-214. DOI:10.3877/cma.j.issn.1673-5250.2021.02.012 |
| [12] |
Chen L, Yin J, Liu X, et al. Thromboembolic complications of mycoplasma pneumoniae pneumonia in children[J]. Clin Respir J, 2023, 17(3): 187-196. DOI:10.1111/crj.13584 |
| [13] |
Zheng Y, Hua L, Zhao Q, et al. The level of D-dimer is positively correlated with the severity of mycoplasma pneumoniae pneumonia in children[J]. Front Cell Infect Microbiol, 2021, 11: 687391. DOI:10.3389/fcimb.2021.687391 |
| [14] |
Huang X, Li D, Liu F, et al. Clinical significance of D-dimer levels in refractory mycoplasma pneumoniae pneumonia[J]. BMC Infect Dis, 2021, 21(1): 14. DOI:10.1186/s12879-020-05700-5 |
| [15] |
Zhan XW, Deng LP, Wang ZY, et al. Correlation between mycoplasma pneumoniae drug resistance and clinical characteristics in bronchoalveolar lavage fluid of children with refractory mycoplasma pneumoniae pneumonia[J]. Ital J Pediatr, 2022, 48(1): 190. DOI:10.1186/s13052-022-01376-6 |
| [16] |
Lv J, Fan F. Efficacy of methylprednisolone plus azithromycin in the treatment of RMPP and its effect on the changes of T lymphocyte subsets[J]. Evid Based Complement Alternat Med, 2022, 2022: 1833195. DOI:10.1155/2022/1833195 |
| [17] |
Tsai TA, Tsai CK, Kuo KC, et al. Rational stepwise approach for mycoplasma pneumoniae pneumonia in children[J]. J Microbiol Immunol Infect, 2021, 54(4): 557-565. DOI:10.1016/j.jmii.2020.10.002 |

