Bardet-Biedl综合征(Bardet-Biedl syndrome,BBS)是一种罕见的常染色体隐性遗传病,有关BBS在中国人群中的临床特点及致病基因的报道极为有限,本文介绍一个仅以严重早发性肥胖为特征的BBS临床病例,以提高临床医生对BBS的认识,结合文献报道如下。
1 临床资料患儿,女,1岁4月,因“肥胖”就诊于济宁医学院附属医院儿童康复科。患儿系G2P2,足月,剖宫产,母亲否认孕期特殊疾病及用药史。出生体重:3.30kg,否认窒息、青紫史,新生儿筛查、听力筛查无异常。生后混合喂养,自幼体重增长快,现饮食3餐/d,母乳白天、夜间均频繁,睡前奶粉90ml。4月会抬头,9月会独坐,1岁4月龄会走,目前无意识发音。既往史、家族史:10月龄时因“肺炎”于我院2次住院治疗。10月龄入院时体重16.0kg,发现肥胖,完善皮质醇、促肾上腺皮质激素、血生化、尿常规、染色体分析等检查无明显异常。父母非近亲婚配,否认家族中类似疾病史。一姐姐,4岁,发育正常,无肥胖。查体:体重23.3kg,身高87.0cm,L/A>P99.6,Z 2.86,W/A>P99.6,Z 6.276,BMI 30.8kg/m2,>P99.6,Z 6.558。重度肥胖。反应可。心肺查体未见异常。腹膨隆,肝脾未扪及。四肢肌张力可。会走。无意识发音。辅助检查:2020.03.18,外周血320-400条带染色体分析:正常46, XX(常规G显带未见明显异常)。2020.7.24,0~6岁儿童神经心理发育检查报告: 大运动12个月,精细动作15个月,适应能力15个月,语言8.5个月,社交行为12个月,智龄12.5个月,发育商76.5。
根据临床分析,在征得患儿监护人同意后,抽取患儿及其父母外周血2ml,委托北京康旭医学检验所进行肥胖相关基因检测。检测结果示该患儿BBS10基因纯合变异,具有致病性。核苷酸变化:c.891_897delinsTTTGT,氨基酸变化:p.Met298LeufsTer5,属于移码突变,该变异导致读码框发生错位,从而导致该位置及之后的氨基酸序列的明显改变。患儿父母、姐姐均为杂合变异。见图 1。
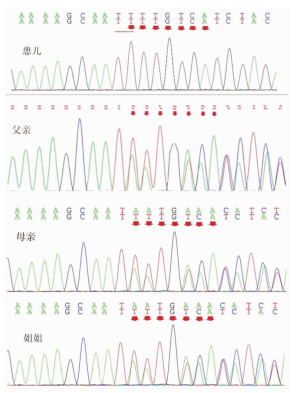
|
图 1 患儿及其父母、姐姐测序结果 |
BBS是一种严重抑制原发性纤毛功能的罕见的常染色体隐性遗传病,北美和欧洲约为1 ∶10万,在科威特贝都因人和纽芬兰等一些孤立的近亲社区发病率分别达到1 ∶13500和1 ∶18000[1-2],主要是近亲结婚的结果[3]。目前,BBS在中国的流行情况尚不清楚,报道的病例较少[4],且确诊年龄明显大于国外报道,可能与人们对该病的认识不足等有关。本病例年龄为1岁4月龄,可能为国内年龄最小经基因诊断BBS患儿。
目前,大约有25个基因被确定为BBS发病的原因[5],其中BBS1和BBS10的突变最为常见,其他基因的突变比较少[6]。正常情况7种BBS蛋白,包括BBS1、BBS2、BBS4、BBS5、BBS7、BBS8、BBS9共同构成一种叫BBSome的复合物。该复合物是纤毛分化的必需成分。BBS6、BBS10和BBS12则是分子伴侣复合体的组成部分,负责BBSome的装配。多项研究证实,单个BBS基因的突变即会减少或破坏其蛋白的功能,造成纤毛结构与功能的缺陷。本病例为BBS10的移码突变,该变异会导致读码框发生错位,从而导致该位置及之后的氨基酸序列的明显改变,影响BBS10蛋白质功能。该基因位点移码突变尚未见文献报道。
2.2 BBS临床表现及诊断BBS临床诊断需符合4条主要症状或3条主要症状及2条次要症状。主要特征包括视网膜变性、肥胖、多指/ 趾畸形、性腺发育异常、智力发育迟缓及肾脏异常。各项症状的发生率、起病年龄及进展过程均有所不同。最常见症状是视网膜变性,在80%~100%的病例中可见[6]。临床表现为逐渐发作的夜盲症,随后畏光和丧失中心视力和色觉[7]。患者自述夜盲的平均年龄为8.5岁[8]。白内障和屈光不正也很常见。肥胖是另一主要的临床表现,发病率为72%~86%。虽然成人肥胖倾向于躯干,但儿童时期似乎是普遍和弥漫性的。本例患儿为早发性弥漫性肥胖。肢体畸形是第三个主要的临床特征,以多指畸形最为常见,短指和并指也有发现[9]。性腺功能减退症发病率为59%,由于明显的小阴茎和小睾丸,在男性中更容易早期诊断。泌尿生殖系统畸形和月经异常是导致女性生殖异常的原因[10]。20%~53%BBS患儿出现肾脏异常,典型表现为囊管病和解剖畸形,有些可能表现为慢性肾病和尿分析异常[8]。肾功能不全可能是发现疾病和死亡的主要原因。50%~61%的患儿存在发育迟缓和认知缺陷。延迟通常是全面性的,也可能局限于某些发展领域。次要特征包括斜视/白内障/散光、短趾/并趾畸形、言语迟缓、行为问题、先天性心脏缺陷、牙齿畸形、肝脏纤维化、糖尿病和听力、嗅觉异常等。由于其广泛的表型谱和个体差异,BBS临床诊断往往很难,尤其在儿童早期,本例患儿由于年纪尚小,临床表现仅存在严重早发性肥胖和发育落后,并未出现其他典型特征,考虑为综合征肥胖,借助基因分析协助诊断。
2.3 BBS肥胖特点BBS患儿宫内生长正常,出生时体重通常在正常范围内。有1/3在1岁前患上肥胖症,2岁以下儿童中超重或肥胖比例大于55%,学龄前儿童体重加速增加尤为明显,5岁后超重或肥胖比例超过90%,在青春期持续肥胖的比例仍很高,且BBS男性青少年男性更为明显。虽然成人肥胖倾向于躯干,但在儿童时期似乎是普遍和弥漫性的。与其他BBS基因型相比,BBS1的肥胖较轻,然而,这种差异到了青春期就会减弱[11]。
2.4 鉴别诊断BBS通常要与其他综合征肥胖相鉴别,大约有25种不同类型的综合征肥胖已经被描述,除肥胖外通常还具有发育迟缓和畸形等其他特征。其中普瑞德-威利综合征表现包括内分泌异常、肌张力低下、发育迟缓,早期喂养困难,随后在童年后期暴饮暴食,最终导致病态肥胖[12]。普瑞德-威利综合征的肥胖特点与BBS不同,不存在视力、肾脏异常、多指等表现。此外,BBS与其他纤毛病变综合征的临床表现也有许多重叠。Alstrom综合征临床特征与BBS相似,该疾病表现为肥胖,伴有视网膜病变、身材、肾脏和性腺、代谢异常等。主要区别在于何时出现视力问题以及是否观察到轴后多指。
2.5 治疗及建议BBS目前无明确的治疗方法,主要是对症治疗及多学科的综合管理。早期诊断对于处理视网膜色素变性、病态肥胖和代谢综合征等并发症至关重要。家长们需要适当的咨询和处理该综合征危及生命的全身并发症的适当建议。
由于BBS疾病表型可变,进展缓慢,世界范围内报道的大多数BBS病例诊断在儿童晚期和青少年时期[13],幼儿出现典型的BBS是罕见的,易被漏诊和误诊,本病例临床症状不典型,且在1岁4月龄明确诊断非常罕见。提示我们为加强早期诊断和改善疾病结果,在年幼儿童中即使具有较少的BBS特征也应高度怀疑BBS,寻找该疾病的其他表现,必要时进行基因检测确认诊断及传播风险。本病例报告可以增加对这一综合征的认识。
利益冲突:所有作者均申明不存在利益冲突。
| [1] |
Katagiri S, Hosono K, Hayashi T, et al. Novel biallelic splice-site BBS1 variants in Bardet-Biedle syndrome: a case report of the first Japanese patient[J]. Doc Ophthalmol, 2020, 141(1): 77-88. DOI:10.1007/s10633-020-09752-5 |
| [2] |
Oliaei F, Narimani H. Bardet-Biedl 9 syndrome, a rare mutation[J]. Iran J Kidney Dis, 2020, 14(2): 157-159. |
| [3] |
Jaffal L, Joumaa WH, Assi A, et al. Next generation sequencing identifies five novel mutations in lebanese patients with Bardet-Biedl and usher syndromes[J]. Genes (Basel), 2019, 10(12): 1047. DOI:10.3390/genes10121047 |
| [4] |
Tao T, Wang L, Chong W, et al. Characteristics of genotype and phenotype in Chinese patients with Bardet-Biedl syndrome[J]. Int Ophthalmol, 2020, 40(9): 2325-2343. DOI:10.1007/s10792-020-01415-3 |
| [5] |
Rohrschneider K, Bolz HJ. The bardet-biedl syndrome-diagnosis and follow-up[J]. Klin Monbl Augenheilkd, 2020, 237(3): 239-247. DOI:10.1055/a-1118-3748 |
| [6] |
Chakrabarty S, Savantre SB, Ramachandra BC, et al. Multiple genetic mutations implicate spectrum of phenotypes in Bardet-Biedl syndrome[J]. Gene, 2020, 725: 144164. DOI:10.1016/j.gene.2019.144164 |
| [7] |
Mahmood SH, Khan M, Qadar LT, et al. A unique manifestation of bardet-biedl syndrome with otolaryngologic symptoms and bronchopneumonia in a one-year-old girl[J]. Cureus, 2019, 11(9): e5717. DOI:10.7759/cureus.5717 |
| [8] |
Shrestha S, Chaudhary N. A rare case of obesity.Can it be Bardet-Biedl syndrome?[J]. Clin Case Rep, 2019, 7(9): 1725-1728. DOI:10.1002/ccr3.2356 |
| [9] |
Shrinkhal, Singh A, Agrawal A, et al. A rare case of Bardet-Biedl syndrome[J]. Taiwan J Ophthalmol, 2020, 10(2): 138-140. DOI:10.4103/tjo.tjo_62_19 |
| [10] |
Kumar A, Husain A, Saleem A, et al. Laurence-Moon-Bardet-Biedl Syndrome: A Rare Case With a Literature Review[J]. Cureus, 2020, 12(11): e11355. DOI:10.7759/cureus.11355 |
| [11] |
Pomeroy J, Krentz AD, Richardson JG, et al. Bardet-Biedl syndrome: Weight patterns and genetics in a rare obesity syndrome[J]. Pediatr Obes, 2021, 16(2): e12703. DOI:10.1111/ijpo.12703 |
| [12] |
Carvalho LML, D'Angelo CS, Mustacchi Z, et al. A novel MYT1L mutation in a boy with syndromic obesity: Case report and literature review[J]. Obes Res Clin Pract, 2021, 15(2): 124-132. DOI:10.1016/j.orcp.2021.01.001 |
| [13] |
Khan SA, Ahmad AMZ, Khalid M. Bardet Biedl syndrome: A rare genetic disorder[J]. J Pak Med Assoc, 2020, 70(9): 1651-1652. DOI:10.5455/JPMA.48903 |



