子宫切除术是最常见的妇科手术方法,可用于治疗多种病理为良性(85%~90%)和恶性(10%)疾病[1]。随着新型微创技术腹腔镜技术的发展,常规开腹的子宫切除术的方法已经基本上被腹腔镜子宫切除术替代。腹腔镜子宫切除术由于术后疼痛更少、术后恢复快及住院时间短等特点,越来越受到临床的推广及患者的选择[2-3]。术中的子宫(肌瘤)标本需要通过电动分碎器将分碎后从腹腔中经穿刺孔取出,但2014年4月, 美国食品与药品监督管理局由于电动分碎器可引起肿瘤种植转移的风险等原因[4],对其使用发出了警告,并停止其在临床中的使用。本研究针对这种弊端,通过反复的临床实践,自制了标本取物袋,用于妇科腹腔镜子宫肌瘤手术中标本的取出,以防止肿瘤播散种植的发生,减少手术并发症的发生,取得了良好的效果,现总结如下。
1 资料与方法 1.1 一般资料选取我院2019年1月至2021年1月患有子宫肌瘤需保留子宫有明确手术指征患者40例。所有患者均行腹腔镜子宫肌瘤剔除术。标本取出方式使用一次性自制标本取物袋下进行子宫肌瘤旋切。纳入标准:通过妇科检查、B超或盆腔MRI等方式诊断为子宫肌瘤;年龄25~50岁;均具有完整病历资料;近期均未参加过其他临床研究;均具备子宫肌瘤腹腔镜下肌瘤剔除术指征。排除标准:子宫内膜及宫颈恶性病变;心、肺和肾等重要器官功能不全。本研究经医院伦理委员会批准,征得家属同意并签署知情同意书。
1.2 方法采用德国狼牌腔镜进行,取出标本使用一次性自制标本取物袋。
1.2.1 自制取物袋制作方法将大号无菌橡胶手套在袖口端1cm处用1号丝线间断缝成线圈,直径约0.3cm,用1~0可吸收线将各线圈依次穿连1圈并打活结留线待用。将橡胶手套的拇指、中指、小指的指尖端用1~0丝线缝合留线待用。
1.2.2 子宫肌瘤剔除手术所有患者均在全身麻醉下行腹腔镜子宫肌瘤剔除术,成功麻醉后,在脐孔、右下腹麦氏点及左侧对称位置作为腹腔镜trocar放置孔,剥离肌瘤后用1号强生可吸收线连续缝合瘤腔。在进行子宫肌瘤剥除后采用自制一次性标本取物袋。
1.2.3 取出标本注入CO2气体1~2L,保持取物袋内压力在10mmHg左右,将子宫肌瘤粉碎器放入,依次旋切装入取物袋内的标本,并依次取出。
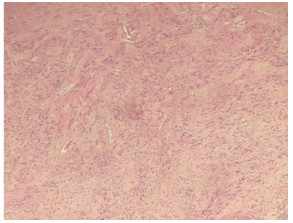
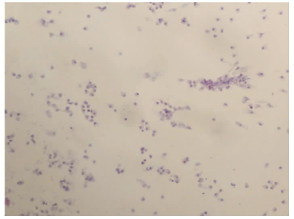
2 结果 2.1 手术并发症情况40例患者的手术均在腹腔镜下顺利完成,术中无并发症的发生,未出现需要更换为开腹手术者,所有一次性取物袋均未出现破损,所有病例术后病理均证实为子宫平滑肌瘤(图 1),术前及术后腹腔冲洗液中均未见子宫肌瘤细胞或恶性肿瘤细胞(图 2)。术后无腹腔内出血及腹膜炎的发生,腹部切口疼痛轻,切口均为甲级愈合,腹壁切口无硬结及肿痛的发生,没有出现继发感染及术后相关并发症。
|
图 1 术后子宫组织病理(×200) |
|
图 2 术后腹腔冲洗液细胞学HE染色(×200) |
患者年龄(36.6±7.8)岁,BMI(23.5±3.5)(kg/m2)、子宫大小(362.1±254.5)g、破碎组织重量(192.8±26.4)g,袋中残留组织量(56.5±32.5)g,术中出血量为(65.5±36.4)ml。手术过程时间使用情况:手术总时间为(96.2±30.5)min,粉碎组织时间为(12.1±3.6)min,使用一次性取物袋取出标本总时间为(12.5±4.1)min,插入一次性取物袋袋时间为(9.6±3.8)min,取一次性取物袋出袋时间为(8±0.5)min。
3 讨论子宫平滑肌瘤是我国女性生殖系统中最为常见的良性肿瘤,发病年龄多在40~50岁。随着医学科学技术的发展以及人们对健康观念的改变,子宫肌平滑瘤的诊断率在逐年升高。但局限于传统观念的影响,我国大多数女性患者都认为子宫是女性的一种标志性器官,在子宫肌瘤的手术治疗过程中大部分更加愿意选择子宫肌瘤剔除术,从而保留子宫的完整性。腹腔镜下子宫肌瘤剔除术具有微创、出血量少、术后恢复快、住院时间短、并发症少等优点,且可保留患者的生育功能,得到越来越广泛的应用,受到患者及医生的青睐。在进行子宫肌瘤剔除术中,肌瘤标本取出的方式目前仍存在争议。
Meulen等[5]在对44篇出版物的文献综述中,共有69名患者在腹腔镜粉碎后患有寄生性肌瘤,并发症的总风险为0.12%~0.95%。Schuster等[6]描述了在腹腔镜粉碎后发生新的腹膜子宫内膜异位的风险为1.4%。此外,良性播散性子宫组织可在初次手术后数年转化为恶变前和恶性肿瘤,这可能是一种长期并发症,迄今仍未知风险率,粉碎后子宫组织碎片进入腹腔发展为腹膜复合物非典型子宫内膜增生[7]。而许多研究者认为子宫内膜异位症和子宫腺肌病的可能进一步恶变[8-9]。自从美国FDA警告不要在子宫切除术和子宫肌瘤切除术中使用腹腔内粉碎术以来,该方法一直存在争议。
另外,子宫肉瘤的术前诊断非常困难,尽管在临床中使用包括年龄、血清乳酸脱氢酶(LDH)值、LDH5/LDH1、超声、磁共振成像(MRI)和子宫内膜细胞学在内的多种预测因素进行综合分析,但没有任何手段可以在术后病理前明确诊断为子宫肉瘤,术前无法和子宫肌瘤进行鉴别。在腹腔镜子宫肌瘤切除术时进行肌体内强力分切可能导致良性组织分散,分散的组织碎片可以植入腹部器官表面,导致多种并发症,包括炎症和感染[10]。在未被怀疑为恶性肿瘤的情况下,腹腔内粉碎组织可导致恶性细胞的无意播散。因此,如何制造一个安全的密闭环境进行子宫肌瘤粉碎从而避免肿瘤碎屑残留患者体内是非常必要的[11],据此,我们在进行子宫肌瘤剥除后采用自制一次性标本取物袋制造一个密闭环境进行组织粉碎,40例患者的手术均在腹腔镜下使用一次性标本取物袋中顺利完成,术中无并发症的发生,未出现导致腹腔镜手术无法进行而更换为开腹手术者,所有标本袋均完好无损,在所有腹腔冲洗液中镜下病理提示均不存在子宫肌瘤细胞,这表明一次性取物袋的使用可以有效防止子宫组织细胞从粉碎组织中溢出[12],取得了良好的治疗效果。当然,使用一次性取物会耗费一定手术时间,据报道,与没有单独粉碎的回顾性对照相比,该手术可将手术时间延长20~30min[13-16]。在本研究中,与使用袋子相关的总时间中位数仅为11min,它的范围从6~30min,提示总体上对手术时间的延长并不明显。最耗时的阶段是插入袋子,其时间跨度为4~25min,而随后仅需1min就可以取出袋子。这提示手术时间上并没有被明显的延长,并不会限制取物袋用于腹腔镜下的子宫肌瘤剔除术。
因此,一次性取物袋用于子宫肌瘤的腹腔镜下子宫肌瘤粉碎术中,具有材料获取方便、可以有效地防止子宫肌瘤细胞进入腹腔而引起播散风险、可操作性强、安全可靠等优点,值得临床推广[17-18]。
利益冲突:所有作者均申明不存在利益冲突。
| [1] |
Janda M, Armfeld NR, Kerr G, et al. Surgical approach to hysterectomy and barriers to using minimally invasive methods[J]. Aust N Z J Obstet Gynaecol, 2018, 58: 690-695. DOI:10.1111/aogs.14087 |
| [2] |
Alexandra Popa, Catalin Copaescu. Valerica HorhoianuLaparoscopic total hysterectomy still not routinely chosen Operative description and available instruments[J]. J Med Life, 2019, 12(3): 301-307. DOI:10.25122/jml-2019-0051 |
| [3] |
Vitale SG, Capriglione S, Zito G, et al. Management of endometrial, ovarian and cervical cancer in the elderly: current approach to a challenging condition[J]. Arch Gynecol Obstet, 2019, 299: 299-315. DOI:10.1007/s00404-018-5006-z |
| [4] |
Stephenson J. FDA warns against procedure used in removing fibroids[J]. JAMA, 2014, 311(19): 1956. DOI:10.1001/jama.2014.5182 |
| [5] |
Van der Meulen JF, Pijnenborg JM, Boomsma CM, et al. Parasitic myoma after laparoscopic morcellation: a systematic review of the literature[J]. BJOG, 2016, 123(1): 69-75. DOI:10.1111/1471-0528.13541 |
| [6] |
Schuster MW, Wheeler TL, Richter HE. Endometriosis after laparoscopic supracervical hysterectomy with uterine morcellation: a case control study[J]. J Minim Invasive Gynecol, 2012, 19(2): 183-187. DOI:10.1016/j.jmig.2011.09.014 |
| [7] |
Kill LM, Kapetanakis V, McCullough AE, et al. Progression of pelvic implants to complex atypical endometrial hyperplasia after uterine morcellation[J]. Obstet Gynecol, 2011, 117(2): 447-449. DOI:10.1097/AOG.0b013e3181f2e0c6 |
| [8] |
Kiuchi K, Hasegawa K, Kanamori A, et al. Carcinosarcoma arising from uterine adenomyosis: a case report[J]. J Obstet Gynaecol Res, 2016, 42(3): 358-362. DOI:10.1111/jog.12901 |
| [9] |
Krawczyk N, Banys-Paluchowski M, Schmidt D, et al. Endometriosis-associated Malignancy[J]. Geburtshilfe Frauenheilk, 2016, 76(2): 176-181. DOI:10.1055/s-0035-1558239 |
| [10] |
Siedhoff MT, Doll KM, Clarke-Pearson DL, et al. Laparoscopic hysterectomy with morcellation vs abdominal hysterectomy for presumed fibroids: an updated decision analysis following the 2014 Food and Drug Administration safety communications[J]. Am J Obstet Gynecol, 2017, 216: 259.e1-259.e6. DOI:10.1016/j.ajog.2016.11.1039 |
| [11] |
Sundaram M, Fazal ABS. In-bag contained power morcellation technique[J]. J Obstet Gynaecol India, 2018, 68(5): 420-421. DOI:10.1007/s13224-018-1151-3 |
| [12] |
Ikhena DE, Paintal A, Milad MP. Feasibility of washings at the time of laparoscopic power morcellation: a pilot study[J]. J Minim Invasive Gynecol, 2016, 23(5): 793-797. DOI:10.1016/j.jmig.2016.03.024 |
| [13] |
Srouji SS, Kaser DJ, Gargiulo AR. Techniques for contained morcellation in gynecologic surgery[J]. Fertil Steril, 2015, 103(4): e34. DOI:10.1016/j.fertnstert.2015.01.022 |
| [14] |
Vargas MV, Cohen SL, Fuchs-Weizman N, et al. Open power morcellation versus contained power morcellation within an insufflated isolation bag: comparison of perioperative outcomes[J]. J Minim Invasive Gynecol, 2015, 22(3): 433-438. DOI:10.1016/j.jmig.2014.11.010 |
| [15] |
Winner B, Porter A, Velloze S, et al. Uncontained compared with contained power morcellation in total laparoscopic hysterectomy[J]. Obstet Gynecol, 2015, 126(4): 834-838. DOI:10.1097/AOG.0000000000001039 |
| [16] |
Rimbach S, Schempershofe M. In-bag morcellation as a routine for laparoscopic hysterectomy[J]. Biomed Res Int, 2017, 2017: 6701916. DOI:10.1155/2017/6701916 |
| [17] |
Zullo F, Venturella R, Saccone G. In-bag manual versus uncontained power morcellation for laparoscopic myomectomy[J]. Cochrane Database Syst Rev, 2020, 6(5): CD013352. DOI:10.1002/14651858.CD013352.pub2 |
| [18] |
Won YB, Lee HJ, Eoh KJ, et al. In-bag power morcellation technique in single-port laparoscopic myomectomy[J]. Obstet Gynecol Sci, 2018, 61(2): 267-273. DOI:10.5468/ogs.2018.61.2.267 |

