2. 济宁医学院附属医院, 济宁 272029;
3. 济宁医学院第二临床医学院, 济宁 272067
2. Affiliated Hospital of Jining Medical University, Jining 272029, China;
3. School of the Second Clinical Medicine of Jining Medical University, Jining 272067, China
胎儿出生体重能够反映胎儿宫内生长发育状况,并且是评估个体宫内状态的最容易获得的指标,可以预测新生儿一系列不良指标及结局,如新生儿呼吸窘迫综合征、新生儿脑室内出血、入住新生儿重症监护病房(neonate intensive care unit, NICU)等[1]。除此之外,出生体重还与个体的远期健康发育有关。胎儿出生体重不但可预测其成年后罹患糖尿病、心血管疾病、呼吸系统疾病和高血压疾病等慢性疾病的风险[2-5],而且还与儿童多动症、语言发育、肥胖和哮喘等相关[6-7]。
胎盘生长因子(placental growth factor, PLGF)是血管内皮生长因子(vascular endothelial growth factor,VEGF)家族的成员,是血管生长因子的主要代表,是胎盘血管生成时分泌的主要因子,适量的PLGF能够促进胎盘血管的形成,满足胎儿生长发育的需求,与机体生长发育密切相关。目前,有一些研究表明低PLGF水平与胎儿生长受限(fetal growth restriction,FGR)有关[8],但关于PLGF水平与胎儿出生体重关联性研究较少。本研究旨在探讨早孕期孕妇血清中PLGF水平与胎儿出生体重的关联性。
1 资料与方法 1.1 一般资料选取2017年01月01日至2019年09月30日于济宁医学院附属医院产科就诊的1325名早孕期孕妇为研究对象。各组孕妇均为自然受孕,单胎,无烟酒嗜好,无任何内外科合并症及产科并发症。我们从济宁医学院附属医院病历信息系统中检索信息包括研究对象基本信息、内外科病史、产科病史和新生儿信息等。为保护患者的隐私,报告未包含可识别研究对象的信息。本研究得到济宁医学院附属医院伦理委员会批准。
1.2 方法 1.2.1 基本参数测量所有参与者均由训练有素的专业护士用同一身高测量仪器(由中国江苏南通贝斯特实业有限公司制造)测量身高。参与者使用同一电子秤(由中国广东象山衡器有限公司制造)测量体重。BMI计算为体重(kg)/身高2(m2)。以上指标均在脱鞋、空腹状态下测得。
1.2.2 PLGF检测对所有纳入研究的孕妇,根据其主治医生的要求,在孕早期抽取血液,在济宁医学院附属医院实验室将血液离心取其血清,使用ELISA试剂盒(由美国珀金埃尔默公司制造)对孕妇血清的PLGF水平进行检测,采用时间分辨荧光免疫分析仪(由美国珀金埃尔默公司制造)分析其PLGF中位倍数(multiples of the median, MoM)。MoM,即中位数倍数,是一种简单实用的数据标准化方法,特别是在产前疾病的筛查中得到广泛应用[9],对于任何分析物而言,MoM指某个测试浓度除以某分析物的正常中间浓度。
1.3 统计学方法所有统计分析均使用易侕统计软件。分类变量以百分比表示,连续性变量以x±s表示。采用单因素回归分析检验多个因素与胎儿出生体重之间的关系。使用广义相加混合模型实现平滑曲线拟合,分析孕妇早孕期PLGF MoM值与胎儿出生体重的关系。通过对数似然比检验来确定二者是否存在曲线关系,若存在曲线关系,使用递归算法实现阈值效应分析并计算拐点,同时在拐点两侧建立双分段回归模型。P<0.05为差异有统计学意义,并计算其95%可信区间。
2 结果 2.1 研究对象的基线资料特征我们将1325名研究人群按照PLGF MoM四分位数分成4组,Quartile 1组:血PLGF MoM水平0.46±0.13,323例;Quartile 2组:血PLGF MoM水平0.74±0.59,331例;Quartile 3组:血PLGF MoM水平0.97±0.08,328例;Quartile 4组:血PLGF MoM水平1.46±0.32,343例。4组间年龄、抽取血样时的孕周、出生体重、产次比较,差异有统计学意义(P<0.05)。见表 1。
| 表 1 4组研究对象的基线情况比较(n/%, x±s) |
PLGF MoM、孕妇抽取血样时的BMI与胎儿出生体重存在关联关系(P<0.05)。然而,抽取血样时的孕周、孕妇年龄、产次与胎儿出生体重无关联关系。见表 2。
| 表 2 影响胎儿出生体重的单因素分析 |
表 1显示PLGF MoM四分位组的胎儿出生体重水平呈现先升高后降低趋势(P<0.001),进一步通过平滑曲线拟合观察到PLGF MoM与胎儿出生体重存在非线性关系,并存在一个拐点。在拐点前,随着孕妇PLGF MoM水平增加,胎儿出生体重呈上升趋势;在拐点后,随着孕妇PLGF MoM水平增加,胎儿出生体重呈下降趋势。见图 1。
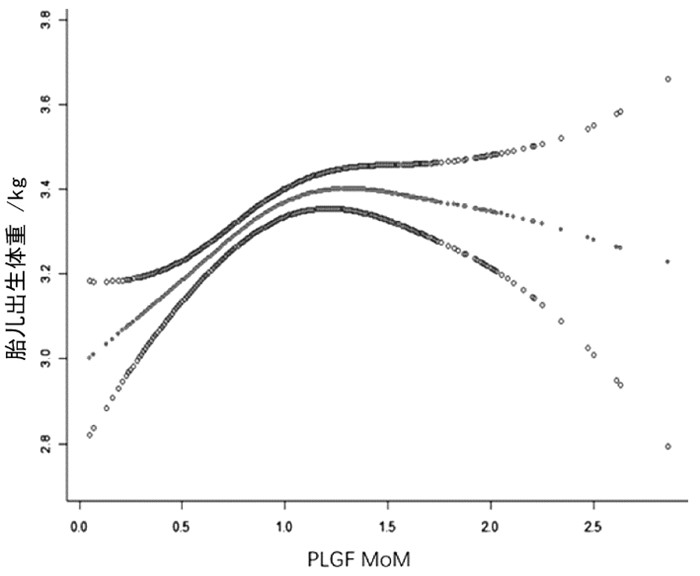
|
图 1 PLGF与胎儿出生体重的平滑曲线拟合图 注:调整因素为抽取血样时的孕周、孕妇年龄、产次和抽取血样时孕妇BMI |
基于PLGF MoM水平与胎儿出生体重的非线性关系,进一步通过阈值饱和效应分析发现,孕妇PLGF MoM水平的拐点为1。见表 3。运用分段线性回归分析矫正混杂因素后,当PLGF MoM<1时,PLGF MoM每增加1,胎儿出生体重增加0.5kg(95%CI: 0.3~0.7;P<0.001);当PLGF MoM≥1时,PLGF MoM每增加1,胎儿出生体重减少0.1kg(95%CI: -0.2~0.1;P=0.272)。
| 表 3 PLGF与胎儿出生体重的分段线性回归分析 |
PLGF作为血管内皮生长因子(VEGF)家族的成员,在血管生成的病理生理过程中起着重要作用。血管生成是新生血管形成的过程,是一个复杂的过程,涉及多种生长因子,它对于各种重要的病理生理过程如胚胎生长发育、伤口愈合和组织修复至关重要[10]。
Fadigas等[11]研究表明孕周超过36周时,母体血清中的PLGF水平较低与胎儿生长受限和新生儿不良结局相关。Kus等[12]在35~37孕周的孕妇研究中亦有同样结论。然而,PLGF在预测巨大儿方面的研究较少。De Falco等[13]在一项巢式病例对照研究中发现,在孕前糖尿病孕妇中,早孕期PLGF浓度可作为巨大儿的预测指标。由于异常出生体重儿对胎儿和母体均有不良结局,因此在孕早期采用某种指标预测胎儿出生体重迫切重要。将母体早孕期血清PLGF水平纳入胎儿出生体重预测可以更早期识别异常出生体重的风险,并且预测为异常出生体重儿的孕妇将受到更严密、精细的检测和治疗。
本文结果显示,孕妇PLGF MoM水平与胎儿出生体重之间呈曲线关系,并存在一个拐点。在拐点之前,随着孕妇PLGF MoM水平增加,胎儿出生体重随之增加;在拐点之后,随着PLGF MoM水平增加,胎儿出生体重呈下降趋势。在调整相关的混杂因素以后,通过阈值效应分析发现,孕妇PLGF MoM水平的拐点是1。当PLGF MoM<1时,PLGF MoM每增加1,胎儿出生体重增加0.5kg; 当PLGF MoM≥1时,PLGF MoM每增加1,胎儿出生体重减少0.1kg。
本文研究是在早孕期孕妇中,母体血清中PLGF水平与胎儿出生体重中的关系。我们首次报道早孕期孕妇中母体血清中PLGF水平与胎儿出生体重之间的曲线关系。本研究仍存在一定的局限性。首先,本研究为回顾性研究,所收集的数据不可避免地存在潜在的偏倚。其次,影响胎儿出生体重的因素很多,如饮食和运动状况。最后,本研究仅在济宁地区收集标本,因此,结果并不具有全国代表性,也不可能适用于所有的中国女性,如果可能的话,可进行多中心大型研究。
总之,我们观察到早孕期孕妇血清中中PLGF浓度与胎儿出生体重存在曲线关系,并存在拐点。此发现有着重要的临床意义,在临床上医生可通过早孕期孕妇的PLGF水平来预测胎儿出生体重,从而更好地给予孕妇治疗意见,并且异常出生体重儿将受到更加严密、精细的检测和治疗。因此,期待母体血清PLGF水平为预防和治疗异常出生体重儿的发生提供一条新途径。
| [1] |
LCG M, Odibo L, Zientara S, et al. Validation of Delphi procedure consensus criteria for defining fetal growth restriction[J]. Ultrasound Obstet Gynecol, 2020, 56(1): 61-66. DOI:10.1002/uog.20854 |
| [2] |
Ferrie JE, Langenberg C, Shipley MJ, et al. Birth weight, components of height and coronary heart disease: evidence from the Whitehall Ⅱ study[J]. Int J Epidemiol, 2006, 35(6): 1532-1542. DOI:10.1093/ije/dyl184 |
| [3] |
Osmond C, Barker DJ. Fetal, infant, and childhood growth are predictors of coronary heart disease, diabetes, and hypertension in adult men and women[J]. Environ Health Perspect, 2000, 108. DOI:10.1289/ehp.00108s3545 |
| [4] |
Tamakoshi K, Yatsuya H, Wada K, et al. Birth weight and adult hypertension: cross-sectional study in a Japanese workplace population[J]. Circ J, 2006, 70(3): 262-267. DOI:10.1253/circj.70.262 |
| [5] |
Saad NJ, Patel J, Burney P, et al. Birth weight and lung function in adulthood: a systematic review and meta-analysis[J]. Ann Am Thorac Soc, 2017, 14(6): 994-1004. DOI:10.1513/AnnalsATS.201609-746SR |
| [6] |
Zerbeto AB, Cortelo FM, C FÉB. Association between gestational age and birth weight on the language development of Brazilian children: a systematic review[J]. J Pediatr (Rio J), 2015, 91(4): 326-332. DOI:10.1016/j.jped.2014.11.003 |
| [7] |
Martins EB, Carvalho MS. Birth weight and overweight in childhood: a systematic review[J]. Cad Saude Publica, 2006, 22(11): 2281-2300. DOI:10.1590/s0102-311x2006001100003 |
| [8] |
Poon LC, Zaragoza E, Akolekar R, et al. Maternal serum placental growth factor (PlGF) in small for gestational age pregnancy at 11(+0) to 13(+6) weeks of gestation[J]. Prenat Diagn, 2008, 28(12): 1110-1115. DOI:10.1002/pd.2143 |
| [9] |
Crews JK, Herrington JN, Granger JP, et al. Decreased endothelium-dependent vascular relaxation during reduction of uterine perfusion pressure in pregnant rat[J]. Hypertension, 2000, 35(1 Pt 2): 367-372. DOI:10.1161/01.hyp.35.1.367 |
| [10] |
Bligh LN, Greer RM, Kumar S. Screening performance of placental growth factor for the prediction of low birth weight and adverse intrapartum and neonatal outcomes in a term low-risk population[J]. Fetal Diagn Ther, 2018, 44(3): 194-201. DOI:10.1159/000480381 |
| [11] |
Fadigas C, Peeva G, Mendez O, et al. Prediction of small-for-gestational-age neonates: screening by placental growth factor and soluble fms-like tyrosine kinase-1 at 35-37 weeks[J]. Ultrasound Obstet Gynecol, 2015, 46(2): 191-197. DOI:10.1002/uog.14862 |
| [12] |
Kuc S, Wortelboer EJ, Koster MP, et al. Prediction of macrosomia at birth in type-1 and 2 diabetic pregnancies with biomarkers of early placentation[J]. BJOG, 2011, 118(6): 748-754. DOI:10.1111/j.1471-0528.2011.02904.x |
| [13] |
De Falco S, Gigante B, Persico MG. Structure and function of placental growth factor[J]. Trends Cardiovasc Med, 2002, 12(6): 241-246. DOI:10.1016/s1050-1738(02)00168-8 |



