2. 济宁医学院附属医院, 济宁 272029;
3. 济宁市精神病防治院, 济宁 272051
2. Affiliated Hospital of Jining Medical University, Jining 272029, China;
3. Jining Psychiatric Hospital, Jining 272051, China
结节性硬化症(tuberous sclerosis complex,TSC)是一种罕见的常染色体显性表型变异性或散发性系统性疾病[1]。临床表现复杂多样,多发于皮肤、心脏、肺、视网膜、肾脏及中枢神经系统等多器官系统,因此在疾病早期易被临床医生漏诊或误诊为其他相似疾病。本文回顾性分析讨论济宁市精神病防治院收治的1例长期误诊为精神分裂症的TSC患者,并进行TSC文献复习。
1 病例资料一般情况:李某,男,50岁,汉族,初中文化,未婚,务农。
主诉:因“多疑、凭空闻声23年,加重1月”入院。
现病史:患者于23年前无明显原因或诱因缓慢起病,主要表现失眠、孤僻、懒散,思维、情感障碍,有时无故自笑,多疑、胡思乱想,怀疑被人伤害,有时认为别人议论他是非,有时说话令人费解。行为紊乱,无目的乱跑,可自行回家。曾于1996年治疗,诊断为“偏执型精神分裂症”,给予奋乃静等治疗,治疗效果好。出院后自己在药店取药,在家长期口服利培酮及苯海索药物治疗,服药情况良好。近1月来病情加重,自言自语,胡言乱语,凭空闻声,有时骂人,听见被人骂,和别人对骂,不敢出门,怕有人害他,在家难以管理,为求诊治再次入本院。
自发病以来,未发现其有兴奋、话多、吹嘘、心烦、自卑、自责等表现,无自杀、自伤行为,饮食、睡眠差,大小便正常。
个人史:行二。自幼生长发育正常,8岁上学,成绩一般,初中文化水平,劳动能力一般。病前性格:内向。无吸烟饮酒等不良嗜好,否认有重大精神刺激史及精神活性物质使用史。
家族史:父亲精神异常史,具体表现不详,现已去世。否认父母两系三代其余成员中有神经及精神病史者,否认有近亲婚配,经济状况一般。
体格检查:T 36.2℃,P 80次/min,BP 100/70mmHg,R 20次/min。下颌部可见一直径约1.5cm皮损,其上可见数十个堆积性绿豆至花生大小暗紫红色结节,质软,无压痛,压之不褪色;颈背部可见粟粒至花生大小皮赘,肤色至暗红褐色,质软,压之不痛,余未见异常(见图 1A、1B)。
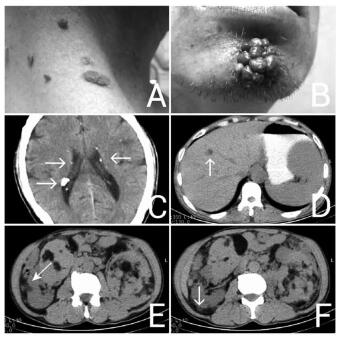
|
图 1 患者检查结果 注:A.体检示颈背部暗红褐色皮赘; B.体检示面部堆积性绿豆至花生大小暗紫红色结节; C.CT示脑实质、侧脑室旁室管膜下散在小斑点状高密度影; D-F.双侧肾脏肿大,其内密度不均,可见脂肪密度区,肾脏内部结构紊乱,肝脏内见圆形低密度灶,脾增大。 |
精神检查:意识清晰,接触差,检查欠合作,问话少答,尚切题,思维散漫,有言语性幻听,有关系、被害妄想,情感平淡,反应欠协调,自言自语。意志活动明显减退,无自知力。
辅助检查:肝肾功能、甲状腺功能均正常,韦氏成人智力测试显示受试者智商为75分,属临界智商。心电图、脑电图正常。颅脑CT示:脑实质、侧脑室旁室管膜下散在小斑点状高密度影,脑室、脑池系统及脑沟、裂略增宽(见图 1C);胸片示:双肺纹理粗;甲状腺B超示甲状腺双侧叶多发囊性回声,甲状腺右侧叶实性结节;腹部CT示:肝囊肿,脾肿大,肾脏平滑肌血管瘤可能性大(见图 1D~1F)。
诊断:躯体疾病(TSC)所致精神障碍。
鉴别诊断:应与精神分裂症相鉴别。精神分裂症患者可有言语性幻听、关系及被害妄想等阳性精神病性症状,也可以有孤僻、懒散等阴性症状,而本患者具有面部血管纤维瘤、皮质及室管膜下结节、智力低下及多系统错构瘤等TSC典型临床特征,精神症状明显,诊断为躯体性疾病(TSC)所致的精神障碍,而不考虑诊断为精神分裂症。
诊疗方案:患者未出现明显躯体不适症状,治疗上予以利培酮(最大剂量4mg/d×80d)系统治疗,苯海索(最大剂量4mg/d×90d)预防锥体外系反应。入院1月后患者血压测量值偏高,在140~190/85~100mmHg之间波动,请内科主任医师会诊考虑诊断高血压病3级(极高危组),予以卡托普利1片一天两次, 口服治疗,后血压维持在正常范围。入院1个半月后患者复查心电图示窦性心律,ST-T改变,考虑心肌一过性缺血,予以地奥心血康软胶囊营养心肌,后多次复查心电图均正常。为增加疗效,予以心理治疗、脑电生物反馈治疗、脑反射治疗、特殊工娱治疗等康复治疗,在综合治疗下,患者住院90d后病情稳定后出院,院外服药治疗。
随访:患者出院后每隔1月复查,第1次复查时病情较稳定,偶尔出现多疑症状,在家规律服药;第2次复查时病情未再有多疑症状;后多次复查病情稳定,继续随诊。
2 病例讨论 2.1 病例特点本例患者出生时便有轻微面部皮肤改变,随年龄的增长,面部血管纤维瘤大小和数目逐年增加。自幼生长发育正常,8岁上学,成绩一般,初中文化,智力测查显示临界智力,智力低下不明显。本例家族中无类似疾病史,属散发病例。在20多年面部皮肤改变基础上出现明显精神障碍而首次就诊,诊断为精神分裂症。20多年后因精神症状波动再次入院, 完善相关辅助检查及查体识别面部血管纤维瘤、皮质及室管膜下结节、智力低下、甲状腺及肝肾部位错构瘤等TSC典型临床特征,否认癫痫病史,精神症状突出表现为情感和行为障碍,本次确诊为躯体性疾病(TSC)所致的精神障碍。患者临床特征典型,暂未出现癫痫、室管膜下巨细胞星形细胞瘤(SEGAs)及其他严重并发症。经治疗后病情稳定,患者及家属对现阶段治疗效果满意,考虑到经济因素拒绝行基因检测。本例患者继续予以利培酮改善精神症状,应长期随访,定期监测相关功能指标(血尿常规、肝肾功能等)及辅助检查(心电图、脑电图、智力测查量表、腹部彩超及MRI、甲状腺彩超、颅脑CT及MRI等)。目前患者预后尚可,若出现TSC严重并发症(SEGAs、频发性癫痫、肾错构瘤破裂出血、严重攻击及自伤自杀行为),则预后较差。
2.2 误诊原因分析1) 对本病认识不足。本例患者自幼面部有红色血管纤维瘤,逐年缓慢增长,未有躯体不适,未引起患者、患者家属及临床医师重视;2)智力低下表现不突出。患者自幼生长发育正常,8岁上学,成绩一般,初中文化,性格内向,智力测试分数稍低于正常水平,但日常中表现不明显;3)对于TSC的系统监测不够。患者门诊就诊时很少评估神经精神特征,特别是TSC相关的神经精神障碍筛查;4)影像学检查手段不足。本例患者20余年前首次因“多疑、言行紊乱1年,加重10d”入院就诊,当时胸片正常,未进一步行彩超、核磁共振及螺旋CT检查;5)诊断思维局限。本例家族中无类似疾病史,属散发病例,面部血管纤维瘤20余年,逐渐发现神经精神系统、甲状腺、肺部、肝脏、肾脏等多系统器官损害,无癫痫发作史,精神症状突出表现为思维、情感和行为障碍, 曾误诊为精神分裂症;6)临床随访管理不够。患者此次就诊距首次就诊时隔20余年,在此期间患者复诊资料部分缺失,病情变化情况亦未知。
3 文献复习 3.1 TSC发病机制TSC又称Bourneville病是一种罕见的遗传性疾病[1-2],约30%TSC病例以常染色体显性遗传方式遗传,约70%病例为自发突变所致。研究显示国外新生儿发病率约为1/10000~1/6000,成年人发病率约为1/8000,无明显种族性别差异[3]。
3.2 TSC临床表现TSC临床表现多样,以皮肤、中枢神经系统、心肺、视网膜及肾脏等多器官系统错构瘤及良性肿瘤性病变为主要特点。1)中枢神经系统受累。几乎所有患者中枢神经系统受累,癫痫是TSC累及神经系统时最常见的症状,包括婴儿痉挛、强直性阵挛发作和其他类型的癫痫发作,文献报道TSC相关性癫痫发生率为80%[4],常为首发症状和首诊原因,超过80%患者于3岁之前发病,且发病时间越早,对患者智力影响越大。婴儿痉挛是一种严重的癫痫发作形式,4~6个月龄为发病高峰,轻微的早期局灶性癫痫发作,如影响面部或四肢的单侧强直或阵挛现象,强直性眼球偏斜,转头和单侧痉挛等可能无法识别,直到出现更多明显的婴儿痉挛[5],随后可出现其他类型的癫痫发作。中枢神经系统的神经病理表现包括皮质或皮质下结节、室管膜下结节(SENs)、SEGAs和白质迁移线(即心室周围区域与皮质表面之间可放射性检测到的异型白质线)[2]。2)皮肤改变。以面部血管纤维瘤最有特征,常在幼儿期发病,年龄在2至5岁之间,多呈对称分布。最常以丘疹的形式出现在颧骨及口腔周围的面部区域[6],随年龄增长而增大。3)肾脏受累。肾脏受累以肾血管平滑肌脂肪瘤(AML)最多见,即肾错构瘤,通常是多发性和双侧性的,发病率高达50%~70%,可导致腰部疼痛、血尿和自发性出血等。4)累及心肺。肺淋巴血管平滑肌瘤(LAM)较为罕见,是TSC的一种严重并发症,通常只对成年女性有临床意义。心脏损害主要为心脏横纹肌瘤,最早可以通过胎儿超声在怀孕20~30周时被发现,对高度怀疑TSC的患者应及早行心脏B超检查。TSC还可损害其他器官组织如肝脏、口腔、眼、骨骼、子宫等,但一般症状较轻。5)神经—精神—行为表现异常。除TSC的身体表现外,约90%的TSC患者还可能表现出行为、精神、智力、学业、神经心理学及社会心理困难[2, 7]。在为修订TSC的诊断标准及监测和管理准则而设立的2012年国际TSC方案共识会议上,神经精神病学小组将“TAND”(TSC相关神经精神障碍)作为一个总括术语,包括神经发育、行为、精神及与TSC有关的心理社会困难[7-8]。TAND涵盖各个研究水平的一系列神经精神病表现[2, 7-8],包括行为水平(例如睡眠问题、抑郁情绪及攻击性行为等)、精神病学水平、智力水平、学业水平(学习障碍,例如阅读或数学困难)和社会心理水平(例如自尊,家庭困难)[2, 7, 9]。精神病学水平:精神疾病是根据精神障碍诊断与统计手册第五版(DSM-5)[10]及国际疾病和相关健康问题的统计分类第10版(ICD-10)[11]定义的,包括自闭症谱系障碍(ASD)、注意缺陷多动障碍(ADHD)、焦虑障碍、抑郁障碍及其他精神病[2, 8, 12]。迄今为止,大多数与TAND的证据来自小型研究和病例报告,而对成人TAND知之甚少。文献显示,在TSC中精神病性疾病报告率一直较低[13]。智力水平:智力是由智力商(IQ)型测试定义的能力,研究指出,约50%的TSC患者出现智力残疾(intellectual disability,ID)。根据DSM-5/ICD-10,智力能力分为正常(IQ>70)、轻度ID(IQ51~70)、中度ID(IQ36~50)、重度ID(IQ20~35)和极重度ID(IQ<20)[10-11]。一项大规模多中心国际TOSCA(TuberOus SClerosis registry to increase disease Awareness)自然历史研究数据显示,44.4%的参与者具有正常的智力能力,而轻度、中度、重度和极重度ID的参与者比率分别为28.1%、15.1%、9.3%和3.1%[14]。国外研究显示:TSC患者的平均智商(IQ=93.6)在正常范围内,比非TSC者(IQ=105.6)低约12个点,以正态分布的形式向下减退[15]。TSC的神经和精神特征导致最大的疾病负担[2, 16-17]。
3.3 TSC最新诊断根据2012年最新修订的TSC诊断标准,TSC的诊断主要依据临床诊断和基因诊断[12]。临床诊断依靠临床特征,临床特征仍然是诊断的主要手段,包括11个主要特征和6个次要特征[12],主要特征:1)色素脱失斑(数目≥3个,直径至少5mm);2)血管纤维瘤(数目≥3个)或头部纤维斑块;3)甲周纤维瘤(数目≥2个);4)鲨革斑;5)多发性视网膜错构瘤;6)皮质发育不良,包括皮质结节和脑白质放射状迁移线;7)室管膜下结节;8)室管膜下巨细胞星形细胞瘤;9)心脏横纹肌瘤;10)肺淋巴血管肌瘤病;11)平滑肌脂肪瘤(数目≥2个)。次要特征:1)“斑驳样”皮损;2)牙齿釉质凹陷(数目>3个);3)口内纤维瘤(数目≥2个);4)视网膜色素减退斑;5)多发肾囊肿;6)非肾错构瘤。具有2个主要特征或1个主要特征和2个次要特征者即可确诊,如只有LAM和AML两个主要的临床特征,没有结合其他特征,则不符合明确诊断的标准;具备1个主要特征或2个(或以上)次要特征者为疑似患者[12]。
3.4 TSC治疗方案TAND的发病率很高,但国外多项调查研究显示,只有20%的TSC患者接受过TAND的评估或治疗,这表明存在很大的评估和治疗差距[9-10, 13]。在TOSCA研究中发现了大量未报告或缺失的数据,Kingswood等[13]认为TOSCA中发现的报告率低表明即使在TOSCA参与中心中,TAND表现通常也未得到充分认识和治疗。
国际共识会议推荐雷帕霉素作为大于3cm的AML最有效的一线治疗,并作为不适合手术(例如麻醉禁忌、切除可能性低、双侧SEGA等情况)的治疗方案[8]。目前,TSC伴精神障碍者尚无特异性治疗手段,可根据不同精神症状选用相应抗精神病药物治疗以缓解精神症状。
3.5 TAND早期识别TAND代表了TSC中多发,通常需要被识别或处理的一系列精神心理行为表现,TAND的早期识别很重要。研究表明TAND很常见,可能在TSC中未被诊断。在一项试点研究中,开发并验证了一种名为TAND检查表的简单工具[9],该工具可以为医疗保健专业人员评估TSC患者的神经精神困难提供方便的指导[2, 7, 9]。TAND检查表是TAND筛查有效且准确的临床工具,因此,它的使用应该在临床实践中广泛实施。2012年TSC监测和管理准则建议所有TSC患者都应该至少每年接受TAND的筛查[8]。使用TAND检查表对TAND进行年度筛查的策略可能是满足TSC患者及其家人对TAND需求的简单有效的方法。TAND检查表包括7个基本项目:关于当前功能水平的项目(3项)、关于引起关注的行为的项目(19项)、精神诊断(6项)、感知智力残疾(3项)、学业困难(4项)、神经心理学技能(6项)和心理社会功能(3项)[18]。
4 小结TSC进展缓慢,常累及多器官系统且临床表现复杂,对TAND普遍认识不足,因而经常被误诊、漏诊,导致明显的诊断及治疗差距。因此,当临床上遇到幼年出现面部血管纤维、色素脱失斑或者鲨革斑等典型TSC面部皮肤改变的患者时,应注意是否合并癫痫、智力减退等TSC特征性表现,在生长发育过程中应当注意是否出现幻觉、妄想、孤僻、懒散等精神症状,并对患者进行全面而详细的体格检查及相关辅助检查,重点筛查颅脑、皮肤、肾脏、心脏、肝脏和眼等TSC易受累组织器官。若发现SENs、SEGAs、LAM、肝肾AML、面部血管纤维瘤或心脏横纹肌瘤等改变,则高度怀疑TSC;若出现精神症状,则高度怀疑TSC所致的精神障碍。要提高临床医师、患者及患者家属对TSC的认识,同时临床医师应加强对门诊就诊患者神经精神特征的评估,打破诊断思维局限,注重对TSC特征性临床特征的早期识别及TSC的早期诊断,有助于减少误诊、漏诊。
| [1] |
Alsowat D, Zak M, McCoy B, et al. A review of investigations for patients with tuberous sclerosis complex who were referred to the tuberous sclerosis clinic at the hospital for sick children:identifying gaps in surveillance[J]. Pediatr Neurol, 2020, 102: 44-48. DOI:10.1016/j.pediatrneurol.2019.06.018 |
| [2] |
Curatolo P, Moavero R, de Vries PJ. Neurological and neuropsychiatric aspects of tuberous sclerosis complex[J]. Lancet Neurol, 2015, 14(7): 733-745. DOI:10.1016/S1474-4422(15)00069-1 |
| [3] |
DiMario FJ Jr, Sahin M, Ebrahinmi-Fakhari D. Tuberous sclerosis complex[J]. Pediatr Clin North Am, 2015, 62(3): 633-648. DOI:10.1016/j.pcl.2015.03.005 |
| [4] |
Rosser T. Neurocutaneous disorders[J]. Continuum(Minneap Minn), 2018, 24(1, Child Neurology): 96-129. DOI:10.1212/CON.0000000000000562 |
| [5] |
Saxena A, Sampson JR. Epilepsy in tuberous sclerosis:phenotypes, mechanisms, and treatments[J]. Semin Neurol, 2015, 35(3): 269-276. DOI:10.1055/s-0035-1552616 |
| [6] |
Jacks SK, Witman PM. Tuberous sclerosis complex:an update for dermatologists[J]. Pediatr Dermatol, 2015, 32(5): 563-570. DOI:10.1111/pde.12567 |
| [7] |
de Vries PJ, Whittemore VH, Leclezio L, et al. Tuberous sclerosis associated neuropsychiatric disorders(TAND) and the TAND Checklist[J]. Pediatr Neurol, 2015, 52(1): 25-35. DOI:10.1016/j.pediatrneurol.2014.10.004 |
| [8] |
Krueger DA, Northrup H. Tuberous sclerosis complex surveillance and management:recommendations of the 2012 international tuberous sclerosis complex consensus conference[J]. Pediatr Neurol, 2013, 49(4): 255-265. DOI:10.1016/j.pediatrneurol.2013.08.002 |
| [9] |
Leclezio L, Jansen A, Whittemore VH, et al. Pilot validation of the tuberous sclerosis-associated neuropsychiatric disorders(TAND) checklist[J]. Pediatr Neurol, 2015, 52(1): 16-24. DOI:10.1016/j.pediatrneurol.2014.10.006 |
| [10] |
American Psychiatric Association. Diagnostic and statistical manual of mental disorders[M]. 5th ed.Arlington, Virginia: American Psychiatric Publishing, 2013.
|
| [11] |
World Health Organization. ICD-10:international statistical classification of diseases and related health problems[M]. .2nd ed.Geneva: World Health Organization, 2004.
|
| [12] |
Northrup H, Krueger DA. Tuberous sclerosis complex diagnostic criteria update:recommendations of the 2012 international tuberous sclerosis complex consensus conference[J]. Pediatr Neurol, 2013, 49(4): 243-254. DOI:10.1016/j.pediatrneurol.2013.08.001 |
| [13] |
Kingswood JC, d'Augères GB, Belousova E, et al. TuberOus SClerosis registry to increase disease Awareness(TOSCA)-baseline data on 2093 patients[J]. Orphanet J Rare Dis, 2017, 12(1): 2. DOI:10.1186/s13023-016-0553-5 |
| [14] |
de Vries PJ, Belousova E, Benedik MP, et al. TSC-associated neuropsychiatric disorders(TAND):findings from the TOSCA natural history study[J]. Orphanet J Rare Dis, 2018, 13(1): 157. DOI:10.1186/s13023-018-0901-8 |
| [15] |
Joinson C, O'Callaghan FJ, Osborne JP, et al. Learning disability and epilepsy in an epidemiological sample of individuals with tuberous sclerosis complex[J]. Psychol Med, 2003, 33(2): 335-344. DOI:10.1017/s0033291702007092 |
| [16] |
Hallett L, Foster T, Liu Z, et al. Burden of disease and unmet needs in tuberous sclerosis complex with neurological manifestations:systematic review[J]. Curr Med Res Opin, 2011, 27(8): 1571-1583. DOI:10.1185/03007995.2011.586687 |
| [17] |
Rentz AM, Skalicky AM, Pashos CL, et al. Caring for children with tuberous sclerosis complex:what is the physical and mental health impact on caregivers[J]. J Child Neurol, 2015, 30(12): 1574-1581. DOI:10.1177/0883073815575364 |
| [18] |
Leclezio L, de Vries PJ. Advances in the treatment of tuberous sclerosis complex[J]. Curr Opin Psychiatry, 2015, 28(2): 113-120. DOI:10.1097/YCO.0000000000000136 |



