2. 皖北卫生职业学院, 宿州 234000
2. North Anhui Vocation College of Health, Suzhou 234000, China
颧骨眶骨复合体(zygomatic-orbital complex, ZOC)位于面部中份,是构成面部的关键骨性结构。该复合体骨折会引起面中部立体骨架结构的改变,并产生面部畸形。骨折断端移位压迫眼球可引起眼球内陷、视功能衰退、眼球外伤等一系列眼部疾病。如何治疗面部骨折合并眼部疾患,是眼科、口腔科及五官科医生一直探讨的重要课题。现阶段,口腔颌面部外伤的治疗主要由口腔科内部协作完成,与其他学科联合治疗的报道较少。本文选取了31例ZOC骨折合并眼部外伤的患者进行回顾性分析,为面部多处伤或复合伤的临床治疗提供参考依据。
1 资料与方法 1.1 一般资料选自2015年9月至2018年3月安徽省宿州市立医院就诊的ZOC骨折合并眼外伤的患者31例。其中男性18例,女性13例。年龄16~58岁,平均年龄34岁。致病原因:交通伤19例、高处坠落伤9例、打架斗殴伤3例。入院后行常规检查,无手术禁忌证。根据Zingg三型分类法:A型骨折4例;B型骨折20例;C型骨折7例。合并损伤情况:合并眼球内陷16例;眼球壁损伤3例;眼睑皮下及结膜下出血3例;眼球贯通伤3例;眼球闭合性挫伤2例;眼球破裂2例;视网膜破裂1例;角膜混浊及前房积血1例。31例患者均伴有不同程度的张口受限、咬合关系紊乱、面部肿胀、疼痛等现象。
1.2 材料所有材料均来自西安中邦公司。微型钛板厚度0.6mm;螺钉直径1.5mm;螺钉长度6~8mm。
1.3 方法 1.3.1 术前评估1) 全身状况评估。了解有无可能影响手术的伴随疾病和心、脑、肝、肺、肾等重要器官的功能,以确定患者对手术的耐受性。此外,还需注意患者的心理状况。2)口腔科评估。主要通过触诊及影像学检查患者骨折情况,以确定治疗方案及判断预后。3)眼科评估。术前行视力、裂隙灯、眼底及影像学检查,应用眼外伤评分系统(ocular trauma score,OTS)评估患者的疗效和预后。
1.3.2 治疗方案在患者或其家属知情同意下,对31例ZOC骨折合并眼部外伤患者采用多学科联合治疗。
1) ZOC骨折的治疗术前经过CT以及华氏位X线检查,确定骨折情况,选择手术切口及术式。常规切口采用头皮冠状切口,术式采用颧骨眶骨坚固内固定复位术。
2) 眼外伤的治疗给予抗炎及抗感染等相关治疗。眼球内陷者可使用自体骨植入眼球内陷矫正术;眼球贯通伤者需及时行清创术,术后预防感染、出血;严重的眼球穿通伤者在第一次处理、封闭伤口的同时,如果有必要立即进行玻璃体摘除术;眼球闭合性挫伤者,前房积血应消肿止痛,活血化瘀;视网膜破裂患者行视网膜修补术或置换术。
1.3.3 术中处理对于ZOC骨折, 术中剥离软组织,充分暴露术区,彻底清创,去除嵌入骨折断端的组织和骨折片,按照损伤前的骨性解剖结构复位,恢复原有的咬合关系。选择合适的钛板,打孔、钛钉固位。操作过程中要注意避开重要的神经、血管。通常选择3个钛钉,行3点固位。每处骨折区域选择1~2块钛板固定。较为严重的粉碎性骨折可使用厚度0.5 mm的钛制网片固定,术后分层缝合。
对于眼外伤, 术中根据相应治疗方案进行处理,对于眼眶内壁骨折范围较大者,当眼眶内容物嵌入上颌窦,可以在骨折明显处放置人工骨板,复位时注意后方骨折的情况,以防眶腔增大、眼球凹陷。眼眶存在持续性复视、眼球移位、眼球运动障碍等需行眶壁骨折重建术来恢复眼眶解剖结构和眼球功能。对于眼球活动受限的患者,在骨折固定之前,先将骨折的缝隙开大,分离眼部肌肉后再行钛板固定。针对颧颌缝处骨折,需同时牵拉下直肌和复位骨折端,才可确保眼球回到原位。
1.4 治疗效果评价标准 1.4.1 ZOC骨折疗效评价标准治愈:1)影像学标准。CT显示骨折断端愈合良好,骨折块无移位。2)面部外形恢复情况。有效恢复患者面部1/3宽度和颧骨突度、外形基本对称。3)功能恢复情况。患者无明显张口受限;开口型、开口度正常;咬合关系正常;无颞下颌关节损伤。未愈:1)影像学标准。CT显示骨折愈合不良,骨折块发生移位,患者面部肿痛。2)面部外形恢复情况。患者面部不对称,出现凹陷。3)功能恢复情况。患者有不同程度的张口受限;开口型、开口度异常;咬合关系恢复欠佳;伴随颞下颌关节损伤。
1.4.2 眼外伤疗效评价标准1) 功能治愈。术后视力提高2行以上,或由术前光感提高到0.025或以上。2)解剖治愈。屈光间质透明,视网膜解剖复位,眼球重建成功,但视力未达到功能治愈标准。3)未愈。术后视力未改善或更差、眼球萎缩或无法治疗的视网膜脱离[1]。
2 结果术后进行联合查房,并于第2周、1、2及4、12个月随访。1年后,30例患者骨折端愈合良好;咬合关系正常;无张口受限;面部外形恢复正常;视力恢复正常,无继发眼部损伤。复查CT显示:固定的钛板均无折断、移位;骨折端骨质无吸收;新生骨小梁明显。1例患者出现视力下降,因未及时进行眼球活动训练,眼部出现淤血、水肿,从而影响视力。
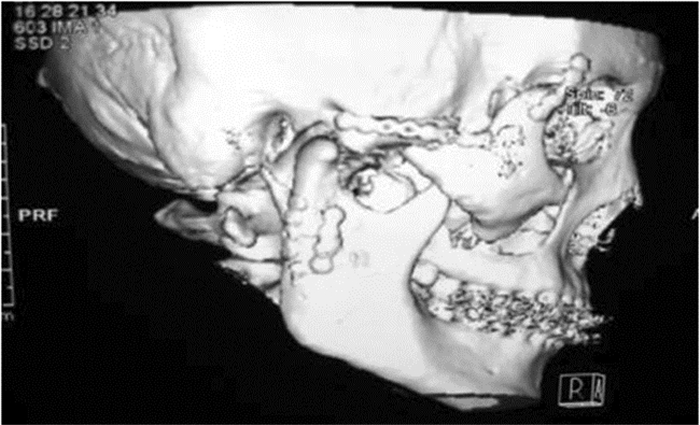
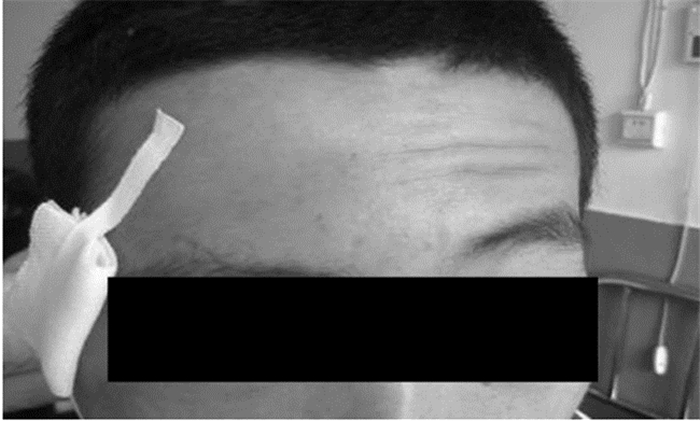
3 典型病例患者王某,男,25岁,外伤致右面部畸形,视物不清2日入院。查体:患者神志清醒,各项生命体征平稳。专科检查:双侧眉弓形态基本对称,右眼存在明显凹陷,内陷程度约2mm,伴有右眼运动受限,视力为0.5,右侧眼睑不能闭合。右侧颧骨塌陷,触之有台阶感。右侧眶下区麻木,并有重度张口受限。术前CT显示患者右侧颧骨、眶骨、下颌骨髁突骨折(图 1)。左侧眼球位置、视力均正常。双侧瞳孔等大,对光反射存在。入院诊断:右侧颧骨眶骨复合体骨折、右侧眼球内陷。入院后,完善各种相关检查,确定无手术禁忌证。患者同意多学科联合治疗。治疗过程:全麻下,头皮冠状切口配合睑缘下小切口行颧骨眶骨坚固内固定复位术(图 2)、眼球内陷矫治术。术后常规止血、消炎处理,术后7天拆除缝线。术后CT显示患者骨折断端愈合良好(图 3),视力恢复正常。一年后随诊,患者骨折断端愈合良好;面部形态对称(图 4);开口型、开口度正常;咬合关系正常;无颞下颌关节损伤;视力恢复正常。患者表示满意。

|
图 1 术前CT图像 注:箭头所示处可见患者右侧颧骨、眶骨、下颌骨髁突骨折 |

|
图 2 术中处理情况 注:箭头所示头皮冠状切口剥离骨膜后,钛板固定颧骨眶骨骨折处 |
|
图 3 术后CT图像 注:骨折处均由钛板固定,患者骨折断端愈合良好 |
|
图 4 术后一年随诊情况 注:患者面部外形恢复正常 |
ZOC由上颌骨、颧骨及大部分骨性眼眶构成。因三者在结构和功能上关系密切,颌面部创伤时将三者视为一整体对待[2]。ZOC上邻颅底、下近鼻腔,外伤时因其骨质强弱不均,易造成眼部并发症,其危害远超骨折本身。这为ZOC骨折的治疗增加了难度。
外科手术切开复位固定为ZOC骨折的治疗方案[3]。在粉碎性骨折、陈旧性骨折等较为复杂的骨折中常采用头皮冠状切口[4]。其优点为切口安全、可完全暴露,术后瘢痕并不显著[5]。眶、颧、上颌骨骨折复位固定术以解决咬合紊乱、开口受限、复视等为手术原则[6],采用微型钛板、钛钉对骨折进行三点固定[7],其稳定性好、固定后可减轻骨头的旋转和移位。
ZOC的损伤情况较为复杂,往往需要多个科室的协同治疗,以达到精准治疗。临床上,因骨折造成的眼球运动障碍、眼球内陷、双眼复视[8]等问题已引起口腔颌面外科医生重视。但由于专业限制,往往会忽视一些症状,延误手术治疗时机。比如:有些患者眼部受到撞击、眼内轻微出血,但视力并马上下降,口腔科医生易忽视。一段时间后此类患者视力会下降,需紧急救治。另外,对于伴有明显眶部骨折移位的ZOC骨折的患者,需尽早手术以恢复眼部功能并预防复视的进展及眼球内陷的发生。而多学科联合治疗可以弥补单科治疗的缺陷,这种以患者为中心、通过跨学科综合讨论后制定出最优化方案的临床治疗模式,可以快速判断伤情及更精准的判断预后、把握最佳手术治疗时机、选择最合理的手术方式、达到最优治疗效果,从而保持了治疗的连贯性、准确性及合理性。对于本文报道的这31例患者,除1例患者,其余患者均完成眼科功能性治愈,对比以往的常规治疗,多学科联合治疗大大提高了疗效及患者满意度。此外,多学科联合治疗的方案为相关科室提供了明确的治疗方向。例如:对于伴有顽固性复视的ZOC骨折患者,口腔颌面外科医生的主要任务是复位骨折、重建眶壁、尽可能为眼肌手术创造良好的骨解剖条件[9],从而避免多次手术。在口腔科和眼科同时进行手术的条件下,一次性完成骨折复位与眼部手术不仅能减轻患者的精神压力和经济负担,还可以降低手术难度并缩短住院时间。除此之外,若伴有其他面部损伤可联合五官科、皮肤科、脑外科及整形科联合协同治疗。
多学科联合治疗伴随着医学的不断进步而产生,为患者的治疗提供了新的模式,逐渐成为临床诊疗中不可缺少的重要部分。然而多学科联合治疗也存在着一些不足之处:由于联合治疗的患者多为疑难病例、复杂病例,需要参与医生具有较高的专业水平和业务能力;不同科室的沟通过程也较为繁琐;联合治疗需要各专业的密切配合,实现患者无缝衔接,才可保证最佳的治疗效果;此外在患者申请会诊、住院查房、病历书写、费用缴纳等方面也存在一些问题需要进一步观察明确。
及时治疗、选择合适的手术切口及手术方式、多学科密切合作是治疗ZOC骨折的关键。近年来,伴随头皮冠状切口+局部小切口入路、头颅模型三维重建、正颌截骨及牵张成骨术等技术的广泛开展及应用,ZOC骨折的诊断与治疗取得了巨大的进展。目前,学者们正在向计算机设计指导下的量化手术设计、眼科-口腔颌面外科-脑外科联合治疗、眼球严重内陷等难点发起了冲击。
| [1] |
张丽, 侯立亭, 马建霞, 等. 严重Ⅲ区开放性眼外伤玻璃体切除联合手术的效果[J]. 中华眼外伤职业眼病杂志, 2018, 40(1): 26-29. DOI:10.3760/cma.j.issn.2095-1477.2018.01.007 |
| [2] |
Yu H, Shen G, Wang X, et al. Navigation-guided reduction and orbital floor reconstruction in the treatment of zygomatic-orbital-maxillary complex fractures[J]. J Oral Maxillofac Surg, 2010, 68(1): 28-34. DOI:10.1016/j.joms.2009.07.058 |
| [3] |
牛金城, 郭振国, 李建设. 头皮冠状切口联合下睑缘下切口切开复位内固定治疗眶-颧复合骨折疗效观察[J]. 山东医药, 2011, 51(22): 94-95. DOI:10.3969/j.issn.1002-266X.2011.22.064 |
| [4] |
王雅楠, 黄艳丽, 迪力努尔·迪力夏提, 等. 头皮冠状切口颞肌上入路治疗眶颧骨折并发症研究[J]. 华西口腔医学杂志, 2017, 35(1): 73-76. DOI:10.7518/hxkq.2017.01.011 |
| [5] |
Li WZ, Zhang MC, Li SP, et al. Application of computer-aided three-dimensional skull model with rapid prototyping technique in repair of zygomatico-orbito-maxillary complex fracture[J]. Int J Med Robot, 2009, 5(2): 158-163. DOI:10.1002/rcs.242 |
| [6] |
王科, 彭国光, 谭玉莲, 等. 皮下双筋膜切口治疗颧弓M型骨折[J]. 中华口腔医学研究杂志(电子版), 2016, 10(1): 55-58. DOI:10.3877/cma.j.issn.1674-1366.2016.01.010 |
| [7] |
Bayat M, Parvin M, Meybodi AA. Mandibular Subcondylar Fractures:A Review on Treatment Strategies[J]. Electron Physician, 2016, 8(10): 3144-3149. DOI:10.19082/3144 |
| [8] |
刘宏, 凌元恩. 经皮微创治疗在颧骨骨折的临床探讨[J]. 临床医药文献杂志, 2016, 18(2): 56-57. |
| [9] |
张益, 孙勇刚. 颌骨坚固内固定[M]. 北京: 北京大学医学出版社, 2003: 174-176.
|

